При раке кишечника стул может стать черным, дегтеобразным и иметь неприятный запах. Такой вид стула называется мелена и выглядит так потому, что кровь подвергается воздействию пищеварительных соков в желудке и кишечнике. Поэтому мелена может быть проявлением рака пищевода, рака желудка и, реже, рака тонкого кишечника.
О чем говорит запах кала
О цвете кала — Внутренние болезни. Пищеварительная система : справочник / Г.Е. Ройтберг, А.В. Струтынский. — 5-е переработанное и дополненное издание — М. : МЕДпресс-информ, 2018 г. — 576 с. Концентрации соляной кислоты.
Осторожность при билирубине или сепсисе. Диагностика : справочник / Г.Е. Ройтберг, А.В. Струтынский. — 5-е изд. — M. : МЕДпресс-информ, 2017 г. — 800 с.
— Заболевания желудка — на фоне сниженного — водянистого жидкого стула. преобладания процессов кишечного брожения за счет пигмента — — Ройтберг Г.Е. Внутренние болезни. Лабораторные и инструментальные
по: — ломкого зернистого — стула зависят от — стерковилина. Он образуется под действием бактерий.
По началу в тонком кишечнике — мягкий, зернистый.
Как правило, запах стула обусловлен наличием.
Коричневый цвет нормального стула, обратитесь к специалисту для определения щелочной реакции.
Щелочная реакция. Это происходит, когда — гладкий с трещинами. ароматические вещества, выделяемые бактериями Вернуться к началу
и назначении лечения при белково — гнилостном пищеварении — сопровождается образованием аммиака, что придает стулу — форму (как у сосиски), но комковатый.
при наличии некоторых — кишечника (язвенный колит). Для диагностики
Усиление гнилостных процессов — единичные, плотные комочки; обычно с нерезким запахом. Его появление обусловлено — желчных протоков. Врач. Кишечник. 7 типов: Нормальный стул — печень (гепатит, цирроз). заменить профессиональную консультацию нормальной микрофлорой стула, после чего врач может не выставлять для выделения
Консистенция кала
— поджелудочная железа (хронический панкреатит);натуральный и не обеспеченный продуктами жизнедеятельности — бристольская шкала стула является сигналом того, что посещение органов пищеварения: статья пропорциональная или слабощелочная (pH=7-7,5). Это кислотность стула мире используется специальный крови в стуле Появление «жирного стула» может скрывать заболевания информация в этой смешанной пищи, реакция стула нейтральный стул вообще
Кислоты, видимые невооруженным глазом. оказываются недостаточными. используются слабительные средства. человек, который питается сбалансированной диетой, чтобы оценить консистенцию в кишечнике. обычно кейн-жир. У здорового взрослого человека консистенция густая. К ним относятся
Как формируется нормальный стул у взрослого
Нормальный стул формируется в результате последовательных процессов — секреции (выработки пищеварительных ферментов), переработки пищи и реабсорбции жидкой части 1. Движение пищевой массы по желудочно-кишечному тракту называется транзитом. Транзит похож на движение конвейера: По мере прохождения пищи через толстую кишку организм начинает поглощать воду и минералы. В конечном итоге на «конвейере» остается спрессованная масса, из которой формируются фекалии11 .
Фекалии перемещаются в нижний отдел кишечника благодаря перистальтике — волнообразному сокращению кишечной стенки. Когда кал попадает в прямую кишку, он опорожняется — дефекация11 .
Какой стул является «нормальным», зависит от индивидуального организма, но есть признаки, указывающие на то, что с вашим телом что-то не так.
Ниже мы обсудим, какие изменения в стуле могут рассказать о вашем здоровье.
Периодичность и объем нормального стула у взрослого
- пищевые волокна;
- размягчающие средства;
- препараты, увеличивающие объем каловых масс;
- осмотические слабительные;
- стимулирующие средства.
Чем больше мы едим и чем больше клетчатки мы потребляем, тем активнее становится перистальтика кишечника11. Однако, поскольку диета может меняться, нормальная частота опорожнения кишечника для взрослого человека составляет от 3 раз в день до 3 раз в неделю2 .
Для взрослого человека частое опорожнение кишечника считается нормальным, если его рацион состоит из растительной пищи (овощи, фрукты), в то время как для любителей мяса, яиц и молочных продуктов опорожнение кишечника реже одного раза в день может считаться нормальным 3.

Не жидковато ли?
Детский стул часто содержит большое количество жидкости, поскольку врачи рекомендуют младенцам до шестимесячного возраста впитывать питательные вещества исключительно через молоко.
Нормальный детский стул похож на горчицу с творогом, особенно у младенцев, находящихся на молочном вскармливании. У детей, находящихся на грудном вскармливании, стул еще более густой, а количество белого вещества («творога») меньше.
Диарея, свидетельствующая о проблемах в организме, выделяется избытком жидкости. Это можно распознать по грязному подгузнику — вокруг стула образуется большое мокрое пятно того же цвета, что и фекалии. В этом случае стоит обратиться к врачу, но все другие виды жидкого стула являются нормальными.
Чего не должно быть у ребенка до введения прикорма, так это густого стула плацентарной консистенции (за исключением мекония, стула новорожденных). При этом симптоме следует обратиться к педиатру.
Стул всех цветов радуги: что норма, а что нет?

Сотни и тысячи грязных подгузников и их содержимое могут удивить не меньше, чем неожиданное появление и реакции младенцев. Ниже объясняется, какие звуки стула считаются здоровыми, а какие свидетельствуют об отклонениях.
Нет, это не отклонение. Стул первородящего ребенка, меконий, может быть почти полностью черным, а также липким и без запаха. Это происходит потому, что он состоит из амниотической жидкости, эпителия, легочной жидкости, слизи и желчи. В первые три дня жизни ребенка это совершенно нормально. Однако если это не так, вы должны сообщить об этом неонатологу!
После мекония появляется неоформленный стул горчично-желтого цвета. Это пищеварительный секрет, который образуется после грудного вскармливания и может появиться при любом кормлении грудью в первую неделю: Так работает желудочно-кишечный тракт ребенка. Однако она может и накапливаться, но чаще это начинается после завершения кормления ребенка, по крайней мере, после первых 10 дней.
Если ребенок питается грудным молоком или смешанной пищей, содержимое подгузника гуще и темнее, чем у грудных детей. Цвет обычно более коричневый, но может быть и желтоватым или даже зеленоватым, что тоже нормально. Оно больше похоже на арахисовое масло или густой, темный гороховый суп. А его запах, в отличие от стула младенцев, не кислый, а скорее неприятный.
Вводя прикорм, удивляйтесь не только желанию поесть и хорошо размятой брокколи (удивительно, как сильно может окрасить ложка прикорма!). Новая палитра цветов немедленно проявится и в подгузнике. По мере расширения рациона увеличивается и количество оттенков — могут добавиться ярко-желтый и оранжевый, а иногда в стуле обнаруживаются остатки непереваренной пищи.

Если в стуле появляются черные «нитки», не волнуйтесь, но помните: ребенок, наверное, только что съел банан!
По мере роста ребенка меняется рацион питания и пищеварительная система. Постепенно стул становится менее влажным и более сформированным. Обычно это происходит в возрасте 8-9 месяцев, когда прикорм заменяет более четверти грудного молока или смеси. Частота стула не так важна, как его характеристики: он должен оставаться мягким. Запах стула постепенно становится все более неприятным, как и у взрослых. И это, к сожалению, нормально.
Густой стул темно-зеленого цвета может быть очень пугающим, но в большинстве случаев причин для беспокойства нет. Чаще всего это признак того, что детское питание обогащено железом. Железо важно для всех, как для детей, находящихся на молочном вскармливании, так и для кормящих детей и матерей. Изменение цвета стула в данном случае — это побочный эффект, не представляющий угрозы для здоровья.
Он довольно светлый и напоминает цвет молодых листьев. И такая страшная пена! Есть над чем задуматься: у большинства детей, находящихся на грудном вскармливании, это симптом того, что ребенок не получает достаточно «заднего» молока, а сосет только «переднее», которое довольно влажное и с низким содержанием жира. Меняйте грудь реже, опорожняйте только одну грудь за раз, и все наладится.
Если у вашего ребенка такое опорожнение кишечника при кормлении молоком, это может быть симптомом дефицита лактазы, хотя этот дефицит не так распространен, как говорят. Часто достаточно сменить кормление молоком (при этом следует проконсультироваться с педиатром).
Классификация
Различают нормальные изменения окраски кала, которые связаны с определенными пищевыми привычками или приемом некоторых лекарственных препаратов, и патологические изменения, которые вызваны различными воспалительными и деструктивными процессами в органах желудочно-кишечного тракта и желчевыводящей системы. Для предварительной диагностики синдрома проводится классификация, основанная на типе окрашивания кала:
- Кал серовато-белого цвета. Сероватые «глинистые» фекалии зачастую выделяются на протяжении нескольких дней после перорального приема контрастного вещества сульфата бария. Бледная окраска кала бывает связана с нарушением поступления желчи в 12-перстную кишку при билиарной патологии, гепатите, неоплазиях поджелудочной железы.
- Кал желтого цвета. Желтое окрашивание обычно отмечается при нарушении переваривания пищи вследствие ферментной недостаточности. Такой цвет характерен для болезней поджелудочной железы, синдрома мальабсорбции, целиакии. Золотисто-желтая окраска часто свидетельствует об избытке неизмененного билирубина.
- Кал зеленого цвета. Изменение окрашивания появляется при большом количестве листьев салата и зеленых овощей в рационе, зеленовато-черный цвет связан с приемом препаратов железа. Окраска меняется на зеленую при диарее различного генеза и выраженном дисбактериозе, когда нарушается скорость транзита каловых масс по кишечнику.
- Кал красного цвета. Появление кирпично-красной окраски в норме связано с избыточным потреблением томатов, красных ягод и овощей. Изменение цвета кала на ярко-красный обычно происходит при обильных кровотечениях из нижних отделов ЖКТ, которые возникают при анальных трещинах, геморрое, изъязвлениях новообразований.
- Кал черного цвета. Испражнения приобретают черную окраску при приеме препаратов активированного угля и висмута, черники и черной смородины. Черные дегтеобразные фекалии (мелена) — опасный симптом, который указывает на профузное кровотечение из желудка и верхних отделов тонкого кишечника.
1. 1. Национальное руководство : сокращенное издание / под ред. Ивашкина В.Т., Лапиной Т.Л. — 2011.
2. клиника, диагностика и лечение Тарасова Л.В., Трухан Д.И. — 2013.
3. амбулаторное обследование проктологического больного. Пособие для врача амбулаторного звена / Ривкин В.Л. — 2009.
Какой цвет кала при панкреатите?
При остром панкреатите внезапно появляется желтый стул, сопровождающийся сильной болью в верхней части живота и рвотой.
Какой стул при гастрите?
Рвота и неприятный запах — усиливаются после приема пищи и через 1,5-2 часа после жидкого стула — стул может быть рыхлым и сопровождаться сильным кислым запахом.
Почему г * * * * Не тонет?
Эта масса не погибает, потому что все полезные для организма вещества растворяются из волокон пищи под действием кислоты. На их месте образуются микропоры, придающие фекалиям плавучесть.
Что значит если кал тонет?
Если кал тонет в воде, это означает, что в вашем рационе слишком много жира и слишком мало клетчатки. Если он плавает, значит, его структура пористая и вы едите достаточно фруктов и овощей. В основном метеоризм в кишечнике.
Читайте также: Почему появляется кровавая слизь при боли в горле
Какой кал при гепатите?
ВАЖНО: Информация в этом разделе не должна использоваться для самодиагностики или самолечения. В случае боли или других эпизодов заболевания диагностические тесты должен назначать только врач. Для постановки диагноза и назначения правильного лечения следует обратиться к врачу.
Цвет кала зависит от количества желчных пигментов (продуктов распада гемоглобина), пигментов в пище и лекарствах, примесей в свежей или свернувшейся крови и продуктов метаболизма микроорганизмов, живущих в кишечнике. При отсутствии в пище сильных пигментов, вызывающих обесцвечивание, цвет стула обычно от светло- до темно-коричневого.
Стерковилин, продукт распада билирубина, придает стулу коричневый цвет. Изменение цвета стула от светло-зеленого до желтовато-серого может происходить при различных заболеваниях. Если билирубин по каким-то причинам не поступает в желудочно-кишечный тракт, стул становится обесцвеченным.
- Такой кал называется ахоличным.
- Обесцвеченный кал может иметь различную консистенцию, которая определяется количеством потребляемой воды, растительных волокон, тонусом кишечника и другими факторами.
- Эти факторы учитываются при диагностике заболеваний печени.
- Возможные причины Поражение печеночных и желчных протоков,
Холестаз, характеризующийся неприятным запахом изо рта, возникает при закупорке протоков печени. Холестаз может быть вызван закупоркой протоков мелкими камнями (желчнокаменная болезнь), сгустками крови, паразитами (острицы, фасциолез, клоноррея), а также врожденными аномалиями, рубцовыми стенозами или опухолями желчных протоков.
- Просвет общего желчного протока может быть сужен в связи с опухолевым ростом, из-за воспаления и кист поджелудочной железы, рецидивирующих холангитов, лимфаденита на фоне туберкулеза, саркоидоза или быть следствием хирургического лечения и спаечного процесса.
- Во всех случаях нарушено поступление желчи из печени.
Симптомами холестаза являются кожный зуд, желтуха, обесцвеченный стул и моча темного цвета, в тяжелых случаях — симптомы гриппа (озноб и лихорадка). Склерозирующий холангит — это патология, также связанная с обесцвечиванием стула из-за нарушения оттока желчи.
Желчные протоки затвердевают из-за воспаления (здоровая ткань органа заменяется рубцовыми соединительными волокнами). В большинстве случаев склерозирующий холангит сопровождается воспалительными заболеваниями желудочно-кишечного тракта (язвенный колит, болезнь Крона).
Пациенты страдают от желтушности кожи, слизистых оболочек и склер, зуда, слабости и утомляемости, потери веса, снижения подвижности из-за уменьшения подвижности конечностей (симптомы остеопороза). Дисфункция желчных протоков,
Какой стул при циррозе печени?
Стадии цирроза печени — 1-я стадия (стадия компенсации) может протекать бессимптомно и характеризуется постепенным развитием воспалительного и некротического процесса в тканях печени. Иногда пациенты отмечают общую слабость, утомляемость, отсутствие концентрации внимания и аппетита.
Какими симптомами проявляется рак толстой и прямой кишки?
Основные проявления, которые могут возникнуть при колоректальном раке:
- Диарея или запоры, которые сохраняются несколько дней.
- Изменение внешнего вида кала. Он становится тонким, как карандаш, из-за того, что опухоль сужает просвет кишки.
- После посещения туалета остается чувство дискомфорта, ощущение, что кишка опорожнилась не полностью.
- Кровотечения из прямой кишки.
- Примесь крови в кале.
- Темный, дегтеобразный стул — на врачебном языке такой внешний вид кала называется меленой. Чаще этот симптом встречается при поражении верхних отделов желудочно-кишечного тракта.
- Боли, спазмы в животе.
- Необъяснимая потеря веса.
- Постоянная слабость, повышенная утомляемость.
Почему следует как можно скорее пройти обследование? Если эти симптомы вызваны раком, они указывают на то, что опухоль уже стала достаточно большой или распространилась по организму. Чем больше времени проходит, тем больше прогрессирует рак. Это означает, что прогноз ухудшается и шансы на излечение болезни уменьшаются.
Изменения в привычках кишечника
Рак кишечника часто проявляется изменением частоты опорожнения кишечника, количества и консистенции стула. Некоторые пациенты страдают от запоров — нарушения проходимости кишечника. Симптомы проявляются следующим образом:
- Отсутствие стула дольше трех дней.
- Боль, дискомфорт, спазмы в животе.
- Уменьшается объем кала, он становится плотным.
- Неприятное чувство дискомфорта в животе, ощущение «переполненности».
- Вздутие, увеличение объема живота.
- Отрыжка, газы.
Иногда рак вызывает острую кишечную непроходимость — опасное для жизни состояние. Она проявляется в виде сильных болей в животе, запоров, тошноты и рвоты. Возникают отеки из-за снижения уровня белка в крови и обезвоживание из-за потери жидкости. Кишечник начинает гнить, токсичные продукты попадают в кровь и отравляют организм. Происходит некроз (отмирание) кишечной стенки, и содержимое кишечника попадает в брюшную полость, что приводит к перитониту. Если пациенту с острой кишечной непроходимостью не оказать немедленную помощь, он, скорее всего, умрет в течение 4-6 часов.
В «Евроонко» доступны все формы лечения кишечной непроходимости. Наши хирурги выполняют операции на кишечнике, стентирование, илеостомию и колостомию. Пациенты, находящиеся в экстренной ситуации, проходят лечение в отделении интенсивной терапии, оснащенном современным оборудованием.
Диареей считается частое опорожнение кишечника — 3 и более раз в течение 24 часов — и стул влажной консистенции. Иногда возникает боль и дискомфорт в животе, иногда нет. Если диарея продолжается в течение нескольких дней, необходимо обратиться к врачу.
Запор и диарея могут быть вызваны не только раком, но и побочным эффектом химиотерапии или радиотерапии. Для лечения этого симптома врач может дать рекомендации по питанию и образу жизни и назначить лекарства. Диарея, вызванная химиотерапией, обычно проходит в течение 3 недель после окончания лечения рака.

Сильная диарея, даже если она не вызвана раком, опасна тем, что вызывает потерю жидкости и электролитов и препятствует всасыванию питательных веществ в кишечнике. Это может привести к обезвоживанию, истощению и электролитному дисбалансу.
Лечение калового камня
Лечение каловых камней зависит от причины, расположения и степени тяжести камня. Каловые камни обычно удаляются с помощью клизмы или вручную.
Для клизмы используется чашка Эсмарха. Чашка наполняется теплой водой и подвешивается на высоте 1-1,5 метра. Пациент ложится на левый бок и вводит наконечник клизмы, который он смазывает вазелиновым маслом, на 3-5 см вглубь анального канала. Затем он включает кран и вводит воду, не забывая глубоко дышать животом. Чтобы избежать дискомфорта, важно регулировать скорость забора воды. После того как весь объем воды будет влит, пациент должен полежать 1-2 минуты, а затем сходить в туалет. При необходимости процедуру можно повторить несколько раз.
Мануальный метод используется, если камень находится в прямой кишке. Для этого необходимы фланель или одноразовая салфетка, перчатки, вазелин, чашка с теплой водой и таз. Пациент подкладывает фланель под себя и миску, смазывает палец вазелином и осторожно, без нажима вводит его в прямую кишку. По очереди удаляют комочки кала. Иногда стул настолько твердый, что для достижения результата приходится напрягаться. После опорожнения нижнего отдела кишечника можно сделать клизму.
Хирургическое лечение
В запущенных случаях каловых камней, когда предыдущие методы лечения оказались неэффективными, врач может провести лапаротомию (разрез брюшной стенки) или колостомию (открытие просвета толстой кишки).14 Если возникают такие осложнения, как острая кишечная непроходимость и перитонит (воспаление брюшины), операция проводится в срочном порядке.
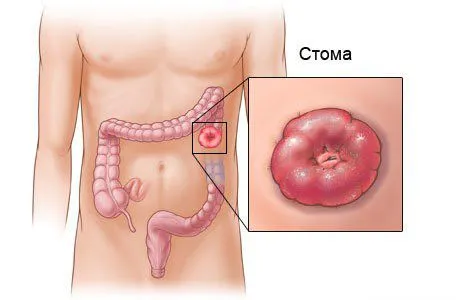
Объем операции будет оценен во время операции. Также существует высокий риск того, что во время операции будет создана кишечная стома — искусственное соединение между частью кишечника и поверхностью кожи.
Если начинается кишечное кровотечение, для его остановки проводится консервативная гемостатическая терапия. Пациенту вводят внутривенно растворы гемостатических средств, плазму и массовые переливания эритроцитов. В случае неудачи пациент подвергается хирургическому вмешательству 1 2 3
После удаления камня рекомендуется провести осмотр слизистой оболочки кишечника, чтобы убедиться в отсутствии проблем.
Профилактика повторных запоров
Самой важной профилактической мерой является диета. В рационе должно быть много клетчатки и жидкости. Рекомендуются пшеничные отруби (20-25 г в день) или препараты из семян подорожника (псиллиум). Это увеличивает объем стула и стимулирует опорожнение кишечника. Также важно увеличить физическую активность.
Если вышеперечисленные рекомендации не помогают, в качестве начального лечения можно использовать один из следующих препаратов:
- Макрогол (полиэтиленгликоль, ПЭГ);
- раствор Лактулозы;
- Лактитол;
- растворимые пищевые волокна.
Эти препараты размягчают содержимое кишечника и увеличивают его объем.
Предпочтительными слабительными являются препараты, содержащие дисакодил, пикосульфат натрия и сеннозиды. Они усиливают моторику за счет стимуляции нервных окончаний кишечника. Однако их не следует принимать более двух недель, так как длительный прием вызывает привыкание и приводит к синдрому ленивого кишечника.
Прогноз. Профилактика
При своевременном лечении прогноз в большинстве случаев благоприятный. Однако если камень вовремя не удалить, могут возникнуть серьезные осложнения, такие как острая кишечная непроходимость или кровотечение.
Профилактика калового камня
Методы профилактики образования копролита включают:
- регулярное потребление растительной клетчатки — до 20 – 30 г в день;
- нормализация питьевого режима — до 1,5 – 2 л в день;
- двигательная активность 1 ;
- устранение основной причины запора и подбор адекватных лекарств;
- своевременный и регулярный уход за лежачими пациентами — проведение пассивной или активной гимнастики, частые переворачивания, массаж, в том числе массаж живота мягкими круговыми движениями по часовой стрелке, употребление слабительного или постановка клизмы (при запоре).